 Что вызывает осложнения?
Что вызывает осложнения?
Мы не знаем все механизмы, лежащие в основе побочных эффектов и осложнений, которые развиваются через многие годы жизни с диабетом. Однако мы точно знаем, что они вызваны высоким уровнем глюкозы крови, и что высокие значения гликированного гемоглобина HbAlc и длительность диабета повышают их риск. Разные люди более или менее предрасположены к развитию этих осложнений, но мы еще точно не знаем причины этих различий. Самое важное положение заключается в том, что чем лучше значения глюкозы крови и ниже HbAlc, тем меньше у человека риск развития осложнений диабета в последующие годы.
Риск слепоты и частичной потери зрения у людей с диабетом в три раза выше, чем в общей популяции Великобритании. Согласно Европейскому исследованию почти 2,3% всех пациентов с диабетом 1 типа слепые. Тем не менее очень важно знать, что перспектива для того, у кого диабет развился сегодня, совсем не такая, как у человека, который впервые заболел диабетом 30-40 лет назад. Инсулинотерапия стала намного лучше, и возможности как для предупреждения, так и лечения глазных осложнений сейчас значительно улучшились во многих странах.
Сложно судить, что и как надо говорить детям об осложнениях. Подростки понимают больше и хотят знать все о своей ситуации. Мы считаем, что важно, когда «все карты раскрыты», и ты знаешь, какие осложнения могут произойти со временем и какие существуют риски. Важно знать факты, но это не то, о чем тебе надо говорить ежедневно.
Во время семейных обучающих занятий по осложнениям диабета я всегда приветствую, когда молодая личность остается послушать, однако не заставляю это делать силой. Младшим детям надо знать то, что они смогут понять, но, по возможности, не слишком много деталей. Поэтому периодически я задаю вопросы, чтобы видеть насколько ребенок заинтересован тем, о чем мы говорим. Если он через какое-то время хочет убежать поиграть, вероятнее, тема перестала его интересовать.
В домашних условиях следует время от времени поднимать тему осложнений, желательно, очень ненавязчивым образом, когда молодой (или не очень молодой) человек с диабетом в настроении говорить на эту тему. Многие дети и подростки прячут свои вопросы. Иногда они не хотят поднимать сложные темы со своими мамой или отцом из-за страха их расстроить. Обучающие диабетические лагеря обеспечивают отличные условия для обсуждения опасностей, ассоциированных с диабетом. По ходу их многие дети признаются, что периодически думают на эту тему.
Если у вашего ребенка диабет, не запугивайте его поражением почек или слепотой, даже если вы сильно обеспокоены этим сами. Угрозы не принесут никакой пользы вашему ребенку. Наоборот, такие опасения породят чувство безысходности, подобно «вытаскиванию пустого билета в лотерее жизни». Я слишком часто встречал детей, которые рассказывали мне, как их родители говорят: «Не ешь конфет, потому что из-за них ослепнешь!» Такие заявления вызывают только страдания, поскольку дети не понимают связанные с этим временные рамки. Вместо этого попытайтесь объяснить и мотивировать ребенка внимательно подумать о том, что и сколько он должен есть.
Одна 13-летняя девочка верила, что конфеты сами по себе (а не высокая глюкоза крови после них) вызывают осложнения, например, слепоту. Не удивительно, что она испытывала муки, когда ела что-нибудь сладкое, и все же не могла отказаться от этого.
Диабет — такая частая болезнь, что даже если мы не скажем нашим детям об осложнениях, когда они вырастут и смогут понять, кто-нибудь другой это сделает. Раньше или позже кто-либо (с самыми лучшими намерениями) скажет: «Бедный ребенок, диабет однажды сделает тебя слепым.» Важно, чтобы молодой человек знал реальные факты и мог ответить: «Это было раньше, сейчас диабет лечат намного лучше!»
Раньше считали, что период до пубертата не имел значения, когда речь заходила о риске развития осложнений. Однако было показано, что уровень HbAlc в течение нескольких лет до пубертата значительно влияет на риск развития поздних осложнений,’ хотя в меньшей степени, чем в годы после пубертата.
У некоторых пациентов ранние признаки осложнений можно найти при тщательном обследовании через 10-20 лет диабета в зависимости от того, какой уровень глюкозы крови держался эти годы. В любом случае, такие проявления осложнений не приведут к реальным проблемам в период до 20-30 лет болезни. У некоторых людей и после 60 лет жизни с диабетом все еще нет признаков осложнений.
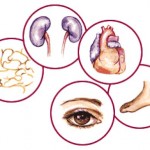
Осложнения:
- Крупные кровеносные сосуды: атеросклероз, болезни сердца
- Мелкие кровеносные сосуды: глаза, почки, нервы
Крупные кровеносные сосуды
Болезни сердца и кровеносных сосудов (сердечно-сосудистые заболевания) чаще встречаются у людей с диабетом, и у них существует повышенный риск развития атеросклероза в крупных кровеносных сосудах (уплотнение, сужение и, наконец, закупорка кровеносных сосудов). Полагают, что риск атеросклероза и сердечных проблем частично вызван высоким уровнем глюкозы крови. Другими предрасполагающими факторами являются высокий холестерин и повышенное артериальное давление.
Сердечно-сосудистые заболевания являются основным фактором, который снижает ожидаемую продолжительность жизни у людей с диабетом. Ожидаемая продолжительность жизни у людей с диабетом в Канаде (оба типа 1 и 2 включены) была 64,7 и 70,7 лет для мужчин и женщин соответственно, что на 12,8 и 12,2 лет меньше, чем таковая для мужчин и женщин без диабета. У пациентов с диабетом 1 типа, которых наблюдали до 1999 в Великобритании, риск смерти был в 4,5 раз выше у мужчин и в 3,3 раза выше у женщин по сравнению с людьми без диабета. В Швеции у людей с диабетом 1 типа, диагноз которым был поставлен в возрасте от 15 до 34 лет, смертность была выше в два раза. Но помните, что эти исследования проводились у людей, которые имели диабет длительное время и получали лечение, доступное в те годы.
Если держать глюкозу крови под контролем, существует хороший шанс, что ты сможешь отсрочить время, когда такие болезни, как атеросклероз станут для тебя проблемой. Есть научные доказательства, показывающие, что интенсивное лечение диабета снижает риск раннего развития болезней сердца. На каждый ммоль/л снижения средней глюкозы крови риск развития заболеваний сердца у тебя снизится на 11%. Интенсивная терапия с помощью шприц-ручки или помпы у молодых людей со стажем диабета менее 8 лет показала улучшение функции кровеносных сосудов по сравнению с традиционным лечением с 2-3 инъекциями в день.
В некоторых семьях в нескольких поколениях наблюдается высокий уровень холестерина. В таких случаях скрининг на липиды (холестерин) крови рекомендуют сразу после диагностики диабета (после того, как стабилизируется контроль глюкозы). Для других людей первый скрининг на липиды рекомендуется в возрасте 12 лет, а затем каждые 5 лет. Если липиды натощак выше, чем они должны быть, сначала рекомендуют оптимизировать уровень глюкозы крови и проанализировать вместе с диетологом питание, чтобы снизить потребление общих и насыщенных жиров. Контроль массы тела, физические упражнения и отказ от курения также очень важны, если, конечно, следовать этим советам. Фармакологическое лечение строго рекомендуется, если липиды остаются высокими (холестерин ЛПНП >4,1 ммоль/л). Лечение надо планировать, если ЛПНП > 3,3 ммоль/л, и у тебя есть другие факторы риска сердечно-сосудистых заболеваний, например, высокое АД или наличие у родственников заболеваний сердца в возрасте до 55 лет. Препараты статины для снижения холестерина можно безопасно назначать подросткам, но их нельзя принимать при беременности.
Повышенный риск болезней сердца и сосудов -это основная причина, почему мы рекомендуем людям с диабетом отказаться от курения и ограничивать жиры в своей диете. Жиры напрямую не влияют на уровень глюкозы крови, а только вызывают замедленное освобождение желудка. Увеличение количества фруктов и овощей в рационе и регулярные физические упражнения также важны для предупреждения болезней сердца и кровеносных сосудов.
Болезни сердца и крупных кровеносных сосудов:
Диагноз
- Измерение артериального давления.
- Определение пульса на стопах и под коленями, при необходимости с доплером.
- Контроль липидов (холестерина и триглицеридов) в крови.
Лечение
- Отказаться от курения.
- Увеличить количество физических упражнений.
- Избегать лишнего веса.
- Избегать негативного или чрезмерного стресса.
- Не злоупотреблять алкоголем.
- Лечить высокое артериальное давление.
- Выбирать продукты с низким процентом жиров и обогащенные клетчаткой.
- Увеличить потребление фруктов и овощей.
Клетки, которые зависят от инсулина (например, клетки печени, жировые и мышечные клетки):
Даже если глюкоза крови высокая, только определенное количество глюкозы из кровотока проникнет в клетку, поскольку этот процесс зависит от инсулина, который «открывает дверь». Большинство клеток вашего организма работает таким образом.
Многие важные клетки вашего организма могут поглощать глюкозу без помощи инсулина. В такие клетки глюкоза входит в прямой пропорции к ее уровню в крови. Примеры таких клеток находятся в головном мозге, нервах, сетчатке глаз, почках, в стенках кровеносных сосудов, надпочечниках, также это красные клетки крови.
Клетки, которые не зависят от инсулина (например, клетки сетчатки глаз, почек или нервные клетки):
Может казаться нелогичным, что некоторые клетки могут поглощать глюкозу без инсулина, но в ситуации, когда в здоровом организме возникает дефицит глюкозы (например, при голодании) продукция инсулина останавливается. Это приведет к сохранению оставшейся глюкозы для самых жизненно важных органов вашего организма. Однако, когда у человека диабет, этот феномен приводит к тому, что эти клетки поглощают огромное количество глюкозы всегда, когда ваша глюкоза крови высокая. Глюкоза связывается внутри клеток, формируя так называемые КПГ (конечные продукты гликирования), которые потенциально могут повреждать клетки.
Мелкие кровеносные сосуды
Длительно высокий уровень глюкозы крови приводит к тому, что глюкоза связывается с клетками стенок кровеносных сосудов, в результате чего такие сосуды становятся более ломкими. Именно те клетки, которым не нужен инсулин для транспортировки глюкозы, т.е. клетки сетчатки глаз, почек, нервной системы и кровеносных сосудов, в основном, и страдают от глюкозотоксичности. Поскольку глюкоза может свободно проходить внутрь этих клеток, то при повышенной глюкозе крови они всегда подвергаются воздействию высокой концентрации глюкозы. Поскольку клетки слизистой кишечника не зависят от инсулина, они будут транспортировать глюкозу из кишечника (например, после еды) в кровоток даже при высокой глюкозе крови.
Если у человека диабет, глюкоза связывается с белком мембраны красных клеток крови. Это снижает эластичность красных клеток крови. Таким жестким клеткам становится сложно проходить через самые тонкие сосуды (капилляры), что они должны делать, поставляя кислород во все ткани организма. Поэтому с точки зрения красных клеток крови важно, чтобы глюкоза крови была под контролем. Нормальный уровень глюкозы крови в течение 24 часов восстанавливает обычное строение стенки клеток крови, разрешая эту проблему.
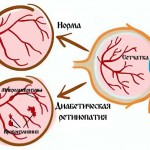
Глазные осложнения (ретинопатия)
Риск поражения глаз значительно снизился при современном лечении диабета и глазных заболеваний. На сегодняшний день половина людей со стажем диабета 15-20 лет могут иметь разные степени поражения сетчатки, в половине из которых потребуется лечение лазером., Из 1000 пациентов с диабетом у одного каждый год будет развиваться серьезное ухудшение зрения (острота зрения 0,1 или меньше), но слепота из-за диабета сегодня встречается очень редко в странах, где доступны современные методы лечения.
В хрупких капиллярах могут образовываться небольшие выбухания, которые называют микроаневризмы. Они считаются «фоновыми, начальными» нарушениями, которые не влияют на зрение. Важно осознавать, что при улучшении контроля глюкозы крови такой вид ранних изменений может претерпеть обратное развитие. С другой стороны, если у тебя и дальше будет держаться высокая глюкоза крови и высокий HbAlc, процесс изменений на глазном дне продолжится, ухудшится поражение сетчатки и начнут формироваться новые сосуды. Эти новые сосуды очень ломкие и могут легко разрываться, приводя к кровоизлияниям и поражению зрения. Обычно кровоизлияния рассасываются и зрение восстанавливается. Большие или повторные кровоизлияния, которые остаются не-леченными, могут привести к необратимому поражению зрения и, в худшем случае, к слепоте. Нарушение цветного или ночного зрения является результатом повреждения нервной системы, вызванной диабетом. Курение также повышает риск поражения зрения.
Лечение
Самое важное лечение — это хороший контроль глюкозы крови. Он может вызвать обратное развитие начальных изменений сетчатки. Мы информируем наших детей и подростков с вновь диагностированным диабетом, что им не стоит бояться риска слепоты, так как сегодня у нас есть лучшие методы лечения диабета и предупреждения возможных поражений глаз. Но надо следить за своим диабетом, поскольку высокий уровень HbAlc за период 10-20 лет все же подвергает тебя достаточно высокому риску потери зрения.
При быстром значительном улучшении метаболического контроля (как после начала лечения инсулиновой помпой), может развиться некоторое ухудшение поражения глаз. • Но важно знать, что согласно результатам исследований такая ситуация только временная, даже если некоторым людям требуется лечение лазерной фотокоагуляцией. Если ты продолжишь поддерживать хороший контроль глюкозы, изменения на твоих глазах подвергнутся обратному развитию. Считается, что люди с уже диагностированным поражением глаз должны медленно улучшать контроль глюкозы крови, чтобы избежать ухудшения зрения. Однако в DCCT исследовании риск все же существовал, даже если HbAlc улучшался постепенно. Временное ухудшение наблюдалось у женщин, которые имели беременность за время DCCT исследования, и это можно отнести на счет быстрого улучшения уровня глюкозы крови. В конце исследования степень поражения глаз снизилась и вернулась опять к среднему уровню.
Лазер является эффективной формой лечения, которое может сберечь зрение и иногда даже улучшить его. В большом исследовании пациентов с высоким риском поражения глаз прогрессия до тяжелой потери зрения снизилась с 26% в нелеченых глазах до 11% после лазерной фотокоагуляции. Некоторые поражения глаз могут быть прооперированы.
Чтобы обнаружить изменения на самых ранних стадиях, все люди с диабетом должны проходить обследование у офтальмолога ежегодно с момента, когда стаж диабета достиг 2 года (5 лет для детей в препубертате). Дополнительно вам потребуется осмотр глаз, если вы обратитесь за водительскими правами. Самый информативный вид обследования — это фотография сетчатки (фундус-фотография). Перед проведением обследования назначают глазные капли для расширения зрачков, так что большая часть сетчатки становится видной на фотографии. Сетчатку можно обследовать и с помощью специальных инструментов (офтальмоскоп), но этот метод не так хорош для выявления изменений, как фундус-фотография.
После многих лет высокой глюкозы крови кровеносные сосуды сетчатки становятся хрупкими, и в них могут формироваться небольшие «пузырьки» (называются микроаневризмы). Они не влияют на зрение, но могут быть видны на фотографии сетчатки.
Временно нечеткое зрение при высоком уровне глюкозы крови не приводит ни к каким необратимым поражениям глаз.
Нарушение зрения при нестабильной глюкозе крови
Нечеткое зрение в течение нескольких часов -это общий симптом нестабильной глюкозы крови. Это нисколько не опасно для твоего зрения и не связано с будущим нарушением зрения. Это чаще всего встречается в первую неделю диабета, когда начинается инсулинотерапия и глюкоза крови значительно падает. Нестабильная глюкоза крови может также вызвать нарушения цветного зрения.
Иногда нарушение зрения может продолжаться несколько недель. Это вызвано тем, что глюкоза откладывается в виде сорбита в хрусталиках, нарушая распределение жидкости. Она оказывает временный эффект на работу хрусталика, вызывая у тебя близорукость. Однако, если уровень глюкозы крови высокий длительный период, существует определенный риск возникновения необратимого помутнения (катаракта). Например, это может произойти, если у подростка симптомы диабета были длительное время (несколько месяцев) до диагностики. При необходимости проводится оперативное лечение катаракты, обычно успешное.
Очки
Твой уровень глюкозы крови должен быть стабильным, когда ты заказываешь новые очки. Иначе на зрение повлияют временные колебания глюкозы крови. После начала диабета может потребоваться 2-3 месяца нормального уровня глюкозы крови, прежде чем хрусталики вернутся к своей обычной форме. Это означает, что не лучшая идея заказывать очки или менять их в этот период.
Контактные линзы
Люди с диабетом могут носить контактные линзы. Однако следует избегать линз непрерывного ношения (которые меняются через две или три недели), так как защитный слой клеток роговицы при диабете бывает более хрупким.
Осложнения почек (нефропатия)
Кровеносные сосуды почек формируют небольшие клубочки, где ненужные продукты обмена крови фильтруются в мочу. При поражении стенок этих кровеносных сосудов в мочу начинает проникать белок. При этом в моче можно определить небольшое количество белка (известное как микроальбуминурия). Если такое просачивание сохраняется, у человека имеется риск развития высокого артериального давления и увеличения количества белка, выделенного с мочой (протеинурия). Это может произойти через 10-30 лет от начала диабета, и при недостаточном лечении приводит к уремии (опасно высокому уровню ненужных продуктов обмена в крови из-за того, что организм не может очиститься от них сам). Если микроальбуминурию не лечить, то может потребоваться гемодиализ в последующие 7-10 лет. Только у 30-40% всех людей с диабетом развивается микроальбуминурия и связанный с ней риск необратимого поражения почек., Хороший контроль диабета снижает риск поражения почек. Однако до сих пор не известно, почему более половины всех людей с диабетом совсем невосприимчивы к поражению почек. Считается, что при этом важными являются наследственные факторы.
Микроальбуминурия диагностируется, когда в двух из трех последовательных анализов мочи, взятых за период в 2-3 месяца, определяется белок более 20 мкг/мин в порции мочи за определенное время (чаще за ночь) или более 30 мг в суточной моче. Макроальбуминурия (протеинурия, явное поражение почек) диагностируется, когда экскреция (выделение) белка составляет более 200 мкг/мин в порции мочи за определенное время или более 300 мг за сутки (суточная моча). Ночную микроальбуминурию (тест на концентрацию) можно измерять в ранней утренней порции мочи с помощью специальных тест-полосок с нормой до 30 мг/л. В утренней моче уровень микроальбуминурии ниже, так как человек лежит всю ночь. Новый и надежный метод измерения микроальбуминурии в утренней порции мочи — это соотношение между альбумином и креатинином (А/К соотношение или АКС). Этим методом микроальбуминурия диагностируется при показателе > 2,5 мг/ммоль (>30 мг/г) у мужчин и > 3,5 мг/ммоль у женщин, поскольку у них меньше пропорция мышц к массе тела.Однако у беременных женщин пороговое значение должно быть > 2,5 мг/ммоль, поскольку у них выделяется больше креатинина с мочой.Так как физические упражнения в период до 24 часов, инфекция, лихорадка, курение, менструация, очень высокая глюкоза крови и кровь в моче могут повышать уровень микроальбуминурии, при показателях выше нормы надо повторить исследование.’ Сексуальная активность (эякуляция) не влияет на уровень микроальбуминурии.
Критерием микроальбуминурии в случайной дневной порции мочи (разовая моча) по показателю АКС является уровень > 4,5 мг/ммоль для мальчиков и > 5,2 мг/ммоль для девочек.У некоторых подростков могут обнаружить микроальбуминурию, даже если они имеют диабет только короткое время. Такая микроальбуминурия может быть следствием самого пубертата и является преходящей, но это означает, что у данных индивидуумов существует повышенная уязвимость почек, что может привести к большему риску поражения почек в последующие годы, если у них будет постоянно высокий уровень HbAlc. Протеинурия может иметь и другие причины, кроме диабета.
Лечение
Так же как и для поражения глаз, самое важное лечение нефропатии — это инсулин и строгий контроль глюкозы крови. Поскольку микроальбуминурию диагностируют на ранних этапах, можно добиться ее обратного развития за счет снижения уровней глюкозы крови и HbAlc. В равной степени важно на ранних стадиях лечить повышенное артериальное давление. Контроль массы тела помогает держать артериальное давление в рамках целевых значений. На каждый килограмм потери веса снижение артериального давления составляет в среднем 1-2 мм рт.ст.
Лечение альбуминурии специальной группой антигипертензивных препаратов (ингибиторы АПФ) показало хорошие результаты даже при нормальном уровне артериального давления. Эти препараты широко рекомендуют при подтвержденном диагнозе постоянной микроальбуминурии., Однако ингибиторы АПФ не должны использоваться во время беременности, так как они могут вызвать поражение плода. Одно исследование показало, что риск прогрессирования микроальбуминурии до манифестного поражения почек снизился с 21,9 до 7,2% на фоне лечения ингибиторами АПФ.
Ограничение белка в диете может несколько замедлить прогрессирование поражения почек. Почечная недостаточность лечится с помощью диализа или трансплантации почек. Даже выраженные поражения почек могут претерпевать обратное развитие при нормальных значениях глюкозы крови, что наблюдалось через 10 лет после трансплантации поджелудочной железы.
Поражение почек
Диагностика:
- Регулярное измерение артериального давления.
- Контроль микроальбуминурии (небольшого количества белка в моче) ежегодно:
- Если микроальбуминурия была выявлена, проверяйте ее на каждом визите .
- Определение функции почек, при необходимости.
Лечение:
- Хороший контроль глюкозы (НЬА1с). ® Отказ от курения.
- Микроальбуминурия лечится с помощью ингибиторов АПФ.
- Лечение артериального давления выше 130/80 , или 95го возрастного перцентиля.
- Лечение инфекций мочевого тракта.
- Снижение белка и соли в диете при стойкой экскреции белка с мочой.
- Диализ.
- Трансплантация.
Осложнения нервной системы (нейропатия)
Нервные волокна организма, которые представлены очень длинными и тонкими клетками, могут поражаться через многие годы жизни с диабетом. Повреждаются кровеносные сосуды, питающие нервные волокна, что приводит к снижению поступления кислорода. Это вызывает нарушение изолирующего слоя нервов (миелиновой оболочки) и, в конце концов, приводит к ухудшению проведения нервных импульсов. Снижается чувствительность, что может сопровождаться онемением или покалыванием. Самые длинные нервы наиболее ранимы, поэтому проблемы сначала возникают в стопах, пальцах или голенях. Позже может произойти общая потеря чувствительности, которая начинается от кончиков пальцев ног и распространяется вверх. Боль при поражении нервов может чувствоваться даже в руках и плечах.
Когда кровоток в маленьких кожных капиллярах снижается вместе со снижением чувствительности, то ты не будешь ощущать боль при небольших ранах, и их заживление замедлится. Снижение потоотделения в стопах может вызывать сухость кожи и приводить к трещинам. При неправильном уходе за стопами состояние небольших ранок становится хуже. Если их не лечить, это может привести к язвам, гангрене и, в самом худшем случае, к ампутации. Если у тебя наблюдается снижение чувствительности, то следует избегать тех видов спорта, где есть риск травм стоп (мозоли, порезы), например, бег или футбол.
Если ты поранишь ногу гвоздем или занозишь ее, всегда существует риск инфицирования раны. При поражении нервов с ослаблением чувствительности риск инфицирования повышается, так как ты можешь не заметить рану. Нарушение болевой чувствительности означает, что человек с диабетом обратится за медицинской помощью по поводу раны позже, чем это сделали бы другие (в одном исследовании 9 дней после травмы по сравнению с 5 днями для человека без диабета ). При этом у инфекции есть время распространиться, и риск осложнения, т.е. инфицирования тканей и костей, становится намного больше. В вышеуказанном исследовании 35% людей с диабетом имели инфицирование раны по сравнению с 13% без диабета. Также стоит отметить, что 42% людей с диабетом поранились, когда ходили босиком, по сравнению с 19% пациентов без диабета.
Часть нашей нервной системы, которая обладает саморегуляцией (не контролируется силой воли), называется автономной нервной системой. Она также может поражаться при диабете, но симптомы при этом отличаются. Такие симптомы включают расстройства потоотделения, диарею, запоры, импотенцию или задержку освобождения желудка.
Затруднения в достаточном опорожнении мочевого пузыря также могут быть вследствие диабета. Поэтому пациенты, имеющие диабет многие годы, должны полностью и часто опорожнять свой мочевой пузырь.
Задержка освобождения желудка может приводить к гипогликемии через один или два часа после еды. В это время при введении инсулина перед едой его уровень в крови самый высокий. Однако, когда пики глюкозы из пищи отстают по времени, они не совпадают с инсулином, введенным на еду, особенно при использовании аналога инсулина ультракороткого действия (НовоРапид, Хумалог). Один из способов справиться с проблемой — это попробовать вводить инсулин после еды, а не до нее. Другими симптомами задержки освобождения желудка являются раннее чувство насыщения и ощущения растяжения желудка. Скорость освобождения желудка можно определить с помощью специального рентгеновского исследования (сцинтиграфия). Снижение HbAlc вместе с предупреждением высокой глюкозы крови могут привести к ослаблению этих симптомов. Если проблема резко выражена, надо избегать продуктов, которые снижают скорость освобождения желудка (жиры, диетическую клетчатку, очень холодную и очень горячую пищу). Могут помочь специальные препараты.
Клетки головного мозга могут захватывать глюкозу прямо из кровотока без использования инсулина, но несмотря на это они, кажется, остаются относительно защищенными от долговременного токсического эффекта глюкозы. Это может быть следствием существования так называемого гемато-энцефалического барьера, который предупреждает свободное поступление веществ из крови в головной мозг. Клетки головного мозга в норме имеют уровень глюкозы намного ниже, чем в крови.
Лечение
Как и для других осложнений диабета, самое важное лечение поражений нервной системы -это улучшение контроля диабета. Также важен хороший уход за ногами. Если повреждения кожи плохо заживают, то может быть эффективным лечение кислородом в барокамере.
Поражение нервов
Диагностика:
- Определение вибрационной чувствительности (камертон).
- Определение тактильной чувствительности с помощью тонкого пластикового волокна (монофиламент).
- Тесты с помощью специальных инструментов.
Лечение:
- Улучшение контроля глюкозы.
- Уход за стопами, удобная обувь, которая не жмет.
- Лечение язв стоп и ног.
- Если язва плохо заживает, то применяют лечение в барокамере.
Уход за стопами при поражении нервных окончаний:
- Не ходите босиком.
- Всегда носите чистые и сухие носки. Надевайте их вывернутыми наружу (меньше риск натирания от швов).
- Осматривайте свои ноги один или два раза в день, чтобы увидеть покраснения или мозоли. Используйте зеркальце, чтобы видеть подошвы.
- Носите обувь, которая хорошо подходит и не жмет. Очищайте ее часто от песка.
- Тщательно мойте свои ноги и смазывайте их увлажняющим кремом для предупреждения трещин кожи.
- Срочно обращайтесь к врачу, если вы видите покраснение, разрастание мозолей, волдырей, вросшие ногти или признаки инфицирования.
- Необходим регулярный контроль состояния стоп в диабетическом центре. Научитесь правильно обрабатывать ногти на стопах без повреждения кожи.
- Если вы курите, то откажитесь от этого!
![]()





Обсуждения